IC/BPS用語集
マーカーを見つけるために多くの努力が払われて きましたが、現時点では IC/BPS に関連するマー カーは発見されていません。[1] IC/BPS を特定す る代わりの方法もなく、最も知られている画像診 断法を適用しても正確な診断はできません。健康 な膀胱と損傷のある膀胱の画像は一致している可 能性もあります。一方で、GAG 層の機能不全は他 の疾患を示していることもあります。悪性の過程 や感染症を除外する必要がありますが、他の疾患 があっても IC/PBS を除外することはできませ ん。したがって IC/BPS はまず容易に確定される症状 の治療が成功した後に診断可能なことがありま す。
IC/BPS の代表的な症状
IC/BPS の通常の症状は、大きく分けて二つ のグループに分けられます。[2]
痛み
- 尿道や膀胱だけでなく、下腹部、骨盤や 会陰部(女性の場合は膣、男性の場合は 陰嚢や陰茎)も影響を受けることがあり ます。
- 痛みの強さは膀胱の充満度と相関してい ることがあり、排尿で 一時的に減少することがあります。
- 尿道が炎症していると仮定した場合 、性交時に痛みを伴うことがあります。
- そのレベルは、軽度の不快感から重度の 耐え難い痛みまで様々です。
- 初期においては、無症状でいる時間が長く、痛みは短くまばらに生じます。 IC/BPS が進行するにつれて 、疼痛は永続的なものとなり、排尿とは 無関係に起こることがあります。
- 長期間無症状で安定した状態が続いてい ても、患者は痛みの再燃を繰り返すこと があります。
排尿
- 初期は通常よりもやや頻度が高めになり ます。重度の場合は 1 日 60~80 回の排尿 もありえます。
- 突然の尿意切迫感が起こり、痙攣と痛み が続くことがあります。
- 軽度の場合、排尿回数の異常は日中にし か現れません。夜間頻尿が進行すると、 夜間に数回の排尿が必要になることがあ ります。
- 排尿量(尿量)は非常に少なく、消費さ れた液体の量と相関しています。
- 重症の場合は、排尿後も排尿の必要性が 持続します。
上記の症状の有無は患者によって異なり、いくつ かの要因に影響されます。例えば特定の食品や飲 み物の摂取、肉体的および/または精神的ストレ スの量、消化器疾患、尿路感染症(UTI)、およ び(女性の場合)月経周期(症状は通常、排卵後 に悪化します)。
IC/BPS の診断 今と昔
泌尿器科医のほとんどは、特徴的な症状が一定期 間(1.5~6 ヶ月)続き、類似した 症状を持つすべての疾患を除外できる場合に IC/BPS と診断します。問診票 に記入することで症状の有無を特定することがで きます。O'Leary-Sant 症状指数は最も頻繁に使用されているものの一つ です。[3] しかし、臨床検査やその他の検査で IC/BPS を明確に確認することはできないため、100 %確実に診断することはできません。幸いなこと に、診断を絞り込むために有効な補助的検査は いくつかあり 、近年、この分野での医療は大きく改善されてき ています。
IC/BPS の診断に最も重要な方法 は、カリウム感受性検査(Parsons- テストまたは PST)でした。この検査では 膀胱に塩化カリウムを注入することで発生する痛 みによって GAG 層の機能不全を確認します。 (健康な GAG 層の場合、著しい痛みは確認 されない)。[4] しかし、この方法は不必要に侵襲的 であるだけでなく、溶液により激しい痛みも 与えていて、患者にとって不快なものでした。ま た Parsons テストは定量分析のための情報を 提供していませんでした。この感受性検査の新し いバージョン(修正版 Parsons テスト)では、膀胱を希釈した塩化カリ ウム水溶液で満たして膀胱の最大容量を測定した 後、生理的食塩水で同じプロセス を繰り返しました。この 2 つの値の割合は,尿の 濃度に対する膀胱壁の感度を示します。 修正された Parsons テストは定量測定にも使用で きますが、やはり 侵襲的で時間がかかり、精度はオリジナルのもの よりも高くはありませんでした 。これらの問題のため、最近のガイドラインでは どちらの検査も推奨されていません。[5],[6]
リドカイン検査は逆の働きをします。この物質は 膀胱の痛みを和らげるので、 痛みの原因が膀胱そのものであることを考えると 、IC/BPS の場合はリドカインを注入することで 症状が軽減されます。[7] この検査は間違いなく カリウム感受性検査よりも快適ですが、やはり 侵襲性は高く、定量分析もできません。
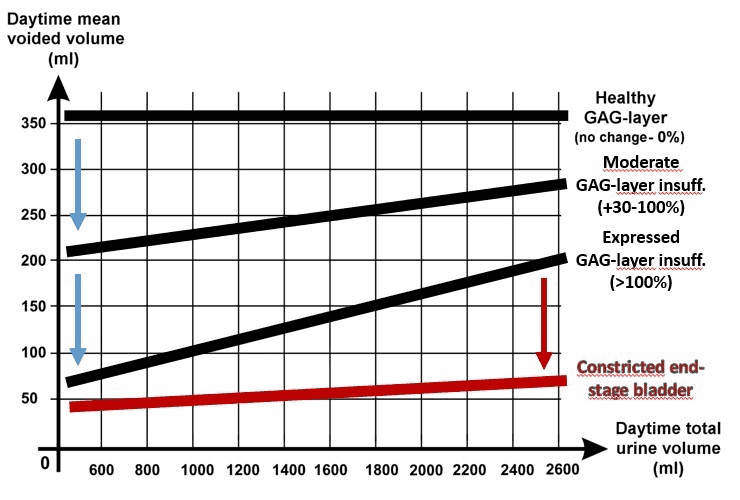
新たな診断方法に 2 日間の排尿記録 を使用する GAG 層完全性検査があります、これは 非侵襲的で痛みもありません。この検査 は尿濃度と膀胱容量の相関関係の観察に基づいて いて、尿自体が溶解した塩の溶液としてすでに存 在しているので、何も注入する必要はありませ ん。尿物質(塩類を含む)の濃度は、消費される 液体の量により変化します。尿量の測定を、一日 目は可能な限り摂取する液体の量を控え、 二日目はできるだけ多くの液体を摂取し行いま す。膀胱壁が健康な場合、平均排尿量と水分の摂 取量との間には相関関係はありません。IC/BPS の初期段階では水分の摂取量が多いと尿量が 30~50%多くなります。病状が が進行するにつれて、その差は 50~100%にまで拡大し、重症例では 300~500%になることもあります。したがって、 2 日間の排尿記録 は、膀胱壁の損傷状態を示すだけでなく、損傷の 程度を数値で表します。したがって GAG 層完全性検査では、定量分析も可能になりま す。
IC/BPS と一緒に発症する可能性が著しく高い特 定の疾患があり、それらの存在が診断をサポート することがあります。このグループには、アレル ギー症状、片頭痛、過敏性腸症候群、子宮内膜症 、外陰部痛、慢性疲労症候群、シェーグレン症候 群、パニック障害、およびその他多くの疾患が含 まれます。[8]
尿中に血が混じっていたり、尿細胞診で悪性の疑 いがある 場合(または陽性の結果が出た場合)、併用療法 を受けているにもかかわらず患者の状態が悪化し ている場合には、 膀胱がんや似たような症状の他の病気がないかど うかを調べるために低圧膀胱鏡検査を 行うことが推奨されています。膀胱粘膜の生検は 膀胱鏡検査で悪性腫瘍の疑いがある 部位が見つかった場合にのみ行います。 膀胱鏡検査で悪性腫瘍の疑いがない場合は、最も 感度の高い非侵襲的な方法である尿細胞診を行う 必要があります。
患者の病歴 を記録することも有用な情報を提供します。これ には、現在の症状だけでなく、感染症の既往歴、 患者が患っている他の疾患(主に自己免疫疾患と 消化器疾患に焦点を当て る)、服用している薬や抗生物質、以前に服用し ていた薬や抗生物質、患者の食生活やその他の生 活習慣の特徴、症状と上記の情報との相関関係な どが含まれているべきです。
IC/BPS の患者数は?
病気の発生は、通常 2 種類のデータによって示す ことができます。発生率とは、一定の 期間(通常は 1 年間)に新たに登録された症例数 を意味します。一方、有病率とは、ある時点でそ の病気にかかった人の総数 を意味します。一生続くと思われる IC/BPS の場 合は、後者のデータが関係しています。
有病率の国際的な推定値は、症状の有無、問診票 への記入、IC/BPS と診断された患者のデータに 基づいています。IC/BPS の罹患者数は通常 10 万 人とされています。
しかし、問診票やその評価方法は標準化されてい ません。IC/BPS と診断された症例に焦点を当て た医師のデータのみを用いた研究では、有病率は 45~197/10 万人と結論づけたものもあります。[9] 一方、電話調査では、IC/BPS に罹患した男性は 1 900~4200/10 万人、女性は 2750~6350/10 万人 と推定されています。後者のグループで 診断を受けたのはわずか 10%でした。[10],[11] 電子メールでの自己申告で行われた別の調査によ ると、IC/BPS は計算の仕方によっては、258~13,114 /10 万人に影響を及ぼす可能性があります。[12]
2017 年、間質性膀胱炎協会(ICA)は米国だけで、 女性は 300~800 万人、男性が 100~400 万人が IC/BPS に罹患していると報告しています。[13] 近年、この推定値は多くの関連論文や団体に受け 入れられているようです。[14],[15] 両値の平均値を考慮すると、2,400/10 万人の有 病率が妥当な計算であるように思われます。
患者の平均年齢は 40 歳のようですが、IC/BPS は 若くても高齢でも現れることがあります。
しかし、医療先進国でも IC/BPS の診断率は 5~1 0%以下となっています。これほど重 篤な疾患で、診断率が低いものは他にありません 。