Лечение ИЦ/СБМП
Большинство руководств, включая руководство Американской ассоциации урологов (AUA), разделяют мнение о том, что врач должен начинать с наименее инвазивного метода и постепенно переходить к более инвазивным методам.[1]
Изменения образа жизни и диета
Наименее инвазивные терапевтические возможности описывают изменение образа жизни. Диета оказывает большое влияние на симптомы. Списки продуктов питания и напитков при ИЦ /СБМП широко доступны в Интернете,[2],[3],[4] и по этой теме были опубликованы научные статьи.[5],[6] Большинство источников согласны с тем, что определенные виды пищи раздражают поврежденную стенку мочевого пузыря. В списках обычно упоминается следующее:
- Напитки с кофеином
- Алкогольные напитки
- Горячие и острые блюда
- Кислая пища и пища с повышеной кислотностю, включая газированные напитки.
- Некоторые фрукты с высоким содержанием кислоты
- Чай или некоторые диетические добавки, содержащие ароматические масла и/или летучие масляные соединения.
- Травяные продукты
Действительно, соблюдение диеты, благоприятной для ИЦ/СБМП, может помочь смягчить симптомы. Однако сами по себе изменения образа жизни и диеты не всегда работают, особенно в тяжелых случаях. Обычно до проявления эффектов требуется значительное время, и во время такой терапии симптомы могут ухудшиться.
Пероральные лекарства
Если улучшения не наблюдается, следующим основным направлением лечения является пероральная терапия. Наиболее распространенные лекарства обычно содержат один или несколько из следующих активных ингредиентов:
- Антигистаминные противовоспалительные средства.
- Нестероидные противовоспалительные средства.
- Противовоспалительные кортикостероидные препараты.
- Трициклические антидепрессанты
- Габапентин снимает нейропатическую боль.
Следует отметить, что список одобренных и доступных медикаментов сильно различается в зависимости от страны.
Было проведено множество исследований, изучающих эффективность этих веществ, и это кратко изложено на многих страницах.[7] Эти агенты обладают противовоспалительным действием, блокируют медиатор боли и обладают антидепрессивным действием. Следовательно, пероральные препараты являются эффективным способом смягчения симптомов мочеиспускания и/или боли, улучшая таким образом качество жизни пациента.
Подщелачивание мочи также является важной частью перорального лечения, поскольку кислая моча может раздражать мочевой пузырь и ухудшать симптомы. Избегать пищевых продуктов, повышающих кислотность мочи, во многих случаях недостаточно. Следовательно, ощелачивающие таблетки (лекарства или пищевые добавки) также играют важную роль в пероральном приеме лекарств.
Однако эти агенты практически не влияют на целостность слизистой оболочки. Стоит упомянуть, что есть определенные препараты, которые действительно содержат один или несколько активных фармацевтических ингредиентов (подробно описанных ниже), используемых для восполнения слизистой оболочки. Многие из них широко известны и доступны в Интернете. В этой группе наиболее важным лекарством является Пентозан Полисульфат Натрия (ППН, Эльмирон, СП-54), который одобрен Управлением по Cанитарному Надзору за Качеством Пищевых Продуктов и Медикаментов (США) и считается единственным пероральным препаратом, который активно помогает восстановлению слизистой оболочки.
Независимо от использования агентов, восполняющих слизистій слой, пероральная терапия имеет ряд существенных недостатков. Чтобы попасть в мочевой пузырь, лекарства должны абсорбироваться в пищеварительной системе, поступать в кровоток и достигать других тканей. Это снижает эффективность препаратов и увеличивает вероятность побочных эффектов. ППН, например, необходимо принимать в течение 3 месяцев или более, чтобы ощутить его влияние на слизистый слой. Пероральный прием ППН в течение более длительного периода может иметь серьезные побочные эффекты;[8] недавнее открытие по этой теме вызывает особую озабоченность.[9]
Местное лечение (внутрипузырная инстилляция)
Следующая возможность - местное лечение, то есть введение определенных веществ непосредственно в мочевой пузырь.
За последние 20 лет было испытано множество ингредиентов. Некоторые из них, например БЦЖ (Бацила Кальмета-Герена), оказались неэффективными.[10] У других, которые взаимодействовали с фактором роста нервов, были проблемы с безопасностью.[11] При приеме некоторых веществ было достигнуто только частичное улучшение: например, при приеме ваниллоидов боль уменьшилась, но не наблюдалось улучшения в отношении симптомов мочеиспускания.[12] Есть некоторые агенты, которые сейчас исследуются, но результаты пока противоречивы и/или неубедительны, либо клинических испытаний еще не было проведено. Блокирование рецепторов P2X3 (которые влияют на активность мочевого пузыря) может быть многообещающим, но потребуются дальнейшие эксперименты.[13] Ботулинический токсин A (BTX-A, Botox) исследовался несколько раз, но результаты кажутся противоречивыми.[14],[15] Использование липосом для доставки различных агентов может быть эффективным методом,[16] но, опять же, потребуются дальнейшие эксперименты.
Что касается активных ингредиентов, существует шесть основных соединений, которые связаны с восполнением слизистогой оболочки. Это следующие:
• Пентосан полисульфат натрия (ППС, Эльмирон, СП-54)
• Диметилсульфоксид (ДМСО, Римсо-50)
• Лидокаин (щелочной лидокаин, ЩЛ)
• Гепарин
• Гиалуроновая кислота (ГК)
• Хондроитинсульфат (ХС)
С другой стороны, клинические данные об этих веществах противоречивы.
Структура ППН подобна тем соединениям, которые естественным образом присутствуют в слизистой оболочке. Механизм его действия до сих пор неизвестен, но он может быть эффективным внутрипузырным лекарством.[17]
ДМСО - единственный препарат, одобренный Управлением по Cанитарному Надзору за Качеством Пищевых Продуктов и Медикаментов (США) для инстилляции мочевого пузыря. Согласно некоторым статьям, он более эффективен, чем некоторые другие агенты,[18] тогда как другие источники указывают на проблемы, связанные с ДМСО.[19]
Щелочной лидокаин (ЩЛ) часто используется в различных коктейлях для мочевого пузыря. По некоторым данным, это лекарство само по себе эффективное для восстановления слизистой оболочки.[20] Большинство терапевтов считают, что он может повысить эффективность других соединений,[21] даже если есть исследования, отрицающие это.
Гепарин, гиалуроновая кислота и хондроитинсульфат являются естественными компонентами слизистой оболочки.
Гепарин, отдельно или с другими соединениями, часто используется для местного лечения.[22] Есть данные, согласно которым он менее эффективен, чем, например, ДМСО (см. Выше). Гиалуроновая кислота может быть наиболее распространенным компонентом; его эффективность проверялась несколько раз с разными результатами.[23],[24],[25] Имеющиеся данные также противоречивы и для хондроитинсульфата.[26],[27],[28] Согласно некоторым исследованиям, ГК + ХС может быть столь же эффективным, как и ДМСО.[29]
На практике разные врачи используют разные коктейли для мочевого пузыря,[30] надеясь, что пациент откликнется на лечение.
Большое количество противоречивых данных может быть основано на нескольких фактах. Во-первых, этиология ИЦ /СБМП до сих пор не известна. Если заболевание может появиться по разным причинам, пациенты с разной этиологией могут по-разному реагировать на лечение. Во-вторых, во многих странах одобрено только одно или очень мало из этих лекарств, что само по себе препятствует построению объективной и сравнительной картины. В-третьих, в большинстве стран для инстилляции используется лишь несколько агентов или коктейлей, обычно в виде ex-tempore, что затрудняет проведение клинических испытаний с большим размером выборки.
Стоит выяснить, почему местное лечение менее популярно по сравнению с пероральными препаратами, несмотря на то что оно более эффективно - при использовании правильного лекарства. Инвазивность - важный фактор. Многие врачи стараются избегать использования катетера, за исключением случаев, когда это неизбежно. Пациенты часто отказываются от инстилляционной терапии, опасаясь боли и риска дальнейших проблем - микроповреждений и инфекций, которые может вызвать катетер. Чтобы преодолеть эти проблемы, Urosystem разработала UroDapter® и UroStill®. UroDapter® - это небольшое устройство, заменяющее катетер. UroStill® представляет собой устройство, которое позволяет пациентам-женщинам самостоятельно делать инстилляции. С помощью UroStill® лечение мочевого пузыря можно проводить дома, без какой-либо непосредственной помощи медицинского работника.
Комбинированная терапия
Это бесспорно, что первые линии лечения - менее инвазивные методы, такие как диета и пероральные препараты - нужны. К сожалению, не только диагноз занимает много времени, но и эффект от менее инвазивных методов лечения проявляется позже. Это приводит к обычной ситуации, когда пациенты тратят 1–3 года и более на жизнь с трудно переносимой болью, тяжелыми мочевыми синдромами и постепенно ухудшающимся качеством жизни. Чем больше времени было потрачено на это, тем больше вероятность того, что пациент вообще не ответит на менее инвазивные методы лечения.
Наши рекомендации кратко изложены в следующей блок-схеме. В случае тяжелых симптомов рекомендуется начать комбинированную терапию пероральным и внутрипузырным лечением, чтобы состояние пациента улучшилось как можно скорее.
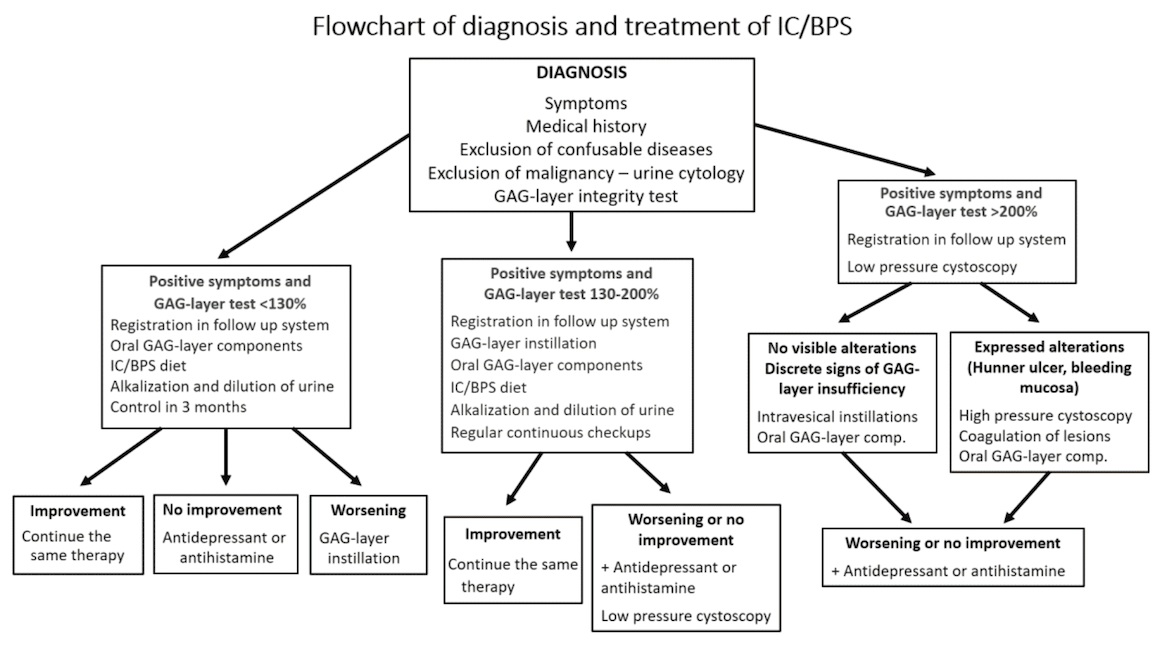
Как показано, применяемая методика лечения зависит от результатов теста целостности защитного слоя. Изменение образа жизни, диета и пероральное лечение эффективны и достаточны только в легких ИЦ/СБМП. В этих случаях также необходимо наблюдение за пациентом, потому что, несмотря на проведенное лечение, нельзя исключать ухудшение состояния. (Система наблюдения за пациентами еще не внедрена на этом веб-сайте.)
В более тяжелых случаях восстановление слизистой оболочки с помощью инстилляций мочевого пузыря должно быть начато немедленно, но все менее инвазивные методы обычно выполняются одновременно.
Более инвазивные методы лечения - включая инъекции ботулотоксина, нейромодуляцию, фульгурацию поврежденных участков слизистого слоя или цистэктомию - выполняются только в том случае, если все другие методы лечения оказались неэффективными. Альтернативные методы, включая иглоукалывание и кислородную терапию под высоким давлением, в основном рекомендуются в качестве дополнительных методов лечения, учитывая их неправильное соотношение затрат и результатов.